
Sintomas, causas, tipos, tratamento de acreta placentária
O acreta placentário define uma condição em que a placenta está anormalmente ligada ao útero da mãe. A aderência anormal da placenta produz um retardo na expulsão desta, exigindo sua retirada manual e até cirúrgica. Foi descrito pela primeira vez em 1937 pelo médico Frederick Irving.
A placenta é uma estrutura importante para o desenvolvimento embrionário e fetal. Na gravidez, é um anexo uterino necessário para a nutrição e o fornecimento de oxigênio ao produto da gestação. A ancoragem da placenta ao útero é devido a vilosidades coriônicas.
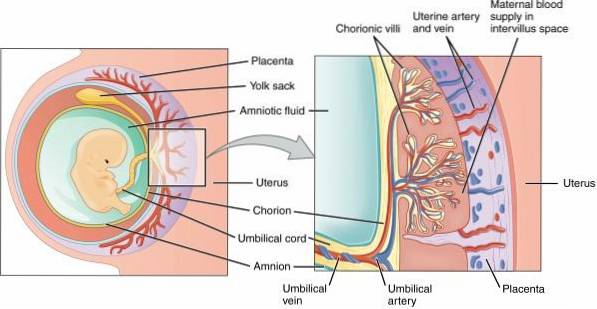
Após a fecundação do óvulo pelo espermatozóide, o óvulo formado sofre uma série de alterações devido à divisão celular. Múltiplas divisões formam o blastocisto e sua camada mais externa, o trofoblasto, dará origem à placenta. As células trofoblásticas associam-se às células deciduais uterinas, determinando a implantação deste órgão..
Existem vários problemas associados à implantação da placenta, desde uma localização anormal até o descolamento prematuro. A acreta placentária permite o desenvolvimento fetal normal, mas é uma complicação materna pós-parto. A hemorragia puerperal é o principal sinal e sintoma clínico.
A primeira causa de acreta placentária é a cirurgia uterina anterior. Estima-se que a incidência dessa anormalidade tenha aumentado nos últimos trinta anos, sendo atualmente de 3 por mil gestações. Provavelmente está relacionado ao aumento de cirurgias e cesáreas nesse período..
Três tipos de implantação placentária anormal foram descritos, dependendo da invasão das vilosidades coriônicas no miométrio: acreta, increta e percreta..
O tratamento, na maioria dos casos, consiste em uma histerectomia total imediatamente após o parto..
Índice do artigo
- 1 sintoma
- 1.1 Limitação para entregar a placenta
- 1.2 Hemorragia materna puerperal
- 1.3 Dor
- 2 causas
- 2.1 Secções cesarianas anteriores
- 2.2 Gravidez múltipla
- 2.3 Curto período intergenético
- 2.4 Idade
- 2.5 Excisão de miomas uterinos
- 2.6 Curetagem uterina
- 2.7 Síndrome de Asherman
- 3 tipos
- 3.1 - De acordo com a profundidade das vilosidades
- 3.2 - De acordo com o grau de implementação
- 4 Tratamento
- 5 complicações
- 6 referências
Sintomas
Inicialmente, os sinais e sintomas clínicos são raros. Na verdade, os sintomas geralmente estão ausentes durante a gravidez. Os achados clínicos mais frequentes são limitação ao parto da placenta e hemorragia materna puerperal..
Dor não é um sintoma comum, no entanto, pode causar dificuldade em expelir a placenta inserida anormalmente..
Limitação na expulsão da placenta
Consiste no retardo da expulsão da placenta - parto - que deve ocorrer dentro de 30 minutos após o parto. A aderência das vilosidades coriônicas ao miométrio evita o descolamento da placenta.
Hemorragia materna puerperal
O leito uterino da grávida tem um grande suprimento de sangue. Em casos normais, no pós-parto, há sangramento limitado como parte do descolamento prematuro da placenta. A contração uterina sustentada contribui para o fechamento de vasos sanguíneos com sangramento.
Quando há acreta, a placenta pode se desprender parcialmente ou não; em ambos os casos, ocorre sangramento significativo.
O grau de invasão das vilosidades está relacionado à intensidade do sangramento. A tentativa de entrega manual só piora o sangramento.
Dor
A aderência da placenta ao útero é indolor. O diagnóstico pré-natal de acreta placentária ocorre por observação ultrassonográfica ou quando há suspeita clínica.
No entanto, se o parto não ocorrer, pode ocorrer dor moderada a intensa como resultado das contrações uterinas..
Tal como acontece com o sangramento, o parto assistido ou manual é doloroso e também é contra-indicado.
Causas
A decídua é uma estrutura linear encontrada no endométrio e se forma durante a gravidez. Essa estrutura permite a ancoragem da placenta, além de fornecer oxigênio, nutrientes e proteção ao embrião..
A decídua também contribui para a secreção de hormônios, fatores de crescimento e proteínas importantes, como as citocinas..
A porção da linha decídua em contato com a placenta é chamada de decídua basal ou placentária. Especificamente, esta porção da decídua mantém o controle sobre o crescimento e invasão do trofoblasto. A ausência ou deterioração da decídua basal permite a invasão trofoblástica - e das vilosidades coriônicas - para o miométrio.
Qualquer condição anormal na formação da decídua basal pode causar acreta. A principal causa de aderência placentária são as cirurgias uterinas anteriores, devido à potencial cicatriz ou dano à adesão que resulta desses procedimentos..
Secções cesarianas anteriores
Estatisticamente há correlação entre o número de cesáreas e a possibilidade de apresentar acreta placentária. A cesariana é a assistência cirúrgica à gravidez, e tanto a instrumentação quanto o parto manual são fatores que podem causar danos ao endométrio.
Gravidezes múltiplas
Gestações repetidas aumentam o risco de aderência da placenta. Cada gravidez envolve trauma uterino e, consequentemente, possível lesão endometrial, cicatrizes ou aderências.
Quanto maior o número de gestações em uma mulher, maior o risco de apresentar retenção placentária que requer manipulação e extração manual.
Curto período intergenético
Refere-se ao curto espaço de tempo que decorre entre uma gravidez e outra na mulher. Isso resulta em uma estrutura uterina que pode não ter se recuperado totalmente da gravidez anterior..
Era
A idade é um fator importante que deve ser levado em consideração antes da possibilidade de acreta placentária. O útero está sujeito ao mesmo processo de envelhecimento que o resto dos órgãos. O risco de aderência da placenta devido à acreta aumenta com a idade.
Foi estabelecido que a idade acima de 35 anos é uma causa, bem como um fator de risco, da acreta placentária.
Excisão de miomas uterinos
A remoção de tumores miometriais benignos envolve não apenas a manipulação do útero, mas também a produção de cicatrizes residuais..
Curetagem uterina
Nos casos de aborto, a curetagem uterina é uma forma de limpar a superfície endometrial. Isso é feito para extrair os restos da placenta e evitar sangramento devido à retenção destes.
É um procedimento que pode resultar em lesões endometriais ou miometriais, além de cicatrizes.
Síndrome de Asherman
É uma síndrome causada pela existência de tecido cicatricial endometrial que produz alteração ou ausência de menstruação. É chamada de sinéquia intrauterina (aderências), promovida por curetagem uterina ou endometriose.
A síndrome de Asherman dificulta a existência de gestações, porém, quando estas ocorrem, a condição torna-se um importante fator de risco para a existência de acreta placentária.
Tipos
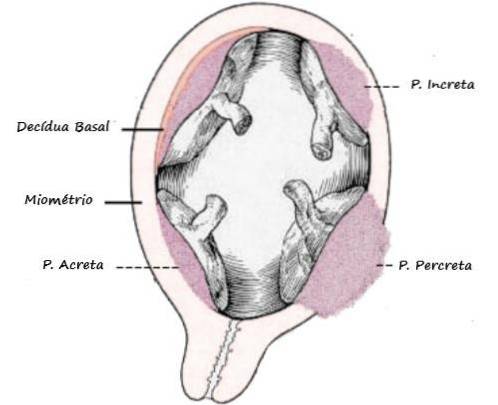
A implantação uterina anormal pode ser classificada de acordo com a profundidade de penetração das vilosidades coriônicas no miométrio. Além disso, a superfície de aderência da placenta em relação ao útero fornece outra classificação.
- De acordo com a profundidade das vilosidades
Existem três graus de acreta em relação à invasão miometrial: placenta acreta, increta e percreta..
Placenta acreta
É o mais comum dos 3, caracterizado pela adesão da placenta ao miométrio na ausência de uma linha decidual. Ocorre em 70% a 75% dos casos, e a remoção manual às vezes pode ser considerada, preservando o útero.
Placenta increta
Ocorre em 15 a 20% dos casos. As vilosidades coriônicas atingem o músculo uterino. Esse tipo de acreta é firme e a única forma de resolução é a histerectomia total..
Placenta percreta
O tipo de acréscimo menos comum e mais grave (5–10%). Nessa variedade, as vilosidades passam pelo miométrio e podem atingir a serosa do órgão. A invasão de órgãos e estruturas vizinhas ao útero é possível e aumenta a gravidade.
- De acordo com o grau de implantação
A aderência da placenta pode ser total ou parcial, dependendo da superfície de contato da placenta - miométrio.
Total
Toda a placenta está ligada ao músculo uterino e é uma consequência da presença de tecido cicatricial ou danos extensos.
A lesão endometrial prévia predispõe à ausência de uma linha decidual que impeça a penetração das vilosidades. Quando ocorre, a histerectomia é o único tratamento possível.
Parcial
Também chamado de acreta placentário focal. Consiste em uma porção da placenta ligada ao miométrio. Quando isso ocorre, é possível realizar um tratamento conservador evitando a excisão uterina.
Tratamento
A placenta acreta é uma condição que apresenta um alto risco de morbidade e mortalidade materno-fetal. É fato que tanto a prevenção quanto o tratamento conservador são difíceis nesses casos..
A remoção manual de uma placenta anormalmente aderente foi descrita como uma alternativa, especialmente na placenta acreta verdadeira. No entanto, a histerectomia total é o tratamento de escolha.
O Royal College of Obstetricians and Gynecologists (RCOG) desenvolveu um guia para o tratamento da acreta placentária. O diagnóstico precoce e o acompanhamento da paciente durante a gravidez são de vital importância..
Por esse motivo, a gestante deve ser informada e corretamente orientada diante da possibilidade de uma histerectomia..
Os elementos fundamentais que devem ser considerados para garantir um bom resultado na histerectomia:
- Atendimento médico especializado desde o início da gestação, além de vigilância e orientação à paciente.
- Planejamento do ato cirúrgico que inclui a melhor alternativa tanto para anestesia quanto para procedimento.
- Tenha sangue e hemoderivados no momento da cirurgia.
- Abordagem multidisciplinar para atendimento ao paciente e preparação para a cirurgia.
- Ter uma sala de terapia intermediária ou intensiva no centro onde a histerectomia será realizada.
Outras técnicas conservadoras foram descritas. Ligadura ou embolização da artéria uterina, além do uso de metotrexato para dissolução da junção placentária.
Atualmente a abordagem terapêutica visa a realização da histerectomia imediatamente após a cesárea programada..
Complicações
As complicações da adesão placentária podem ser evitadas com diagnóstico precoce, monitoramento da gravidez e manejo médico adequado..
Quando a presença de acreta placentária é desconhecida, o diagnóstico é um achado durante o parto ou a cesariana. A ação rápida da equipe médica vai definir o prognóstico da caixa.
As complicações que podem surgir do acreta placentário são:
- Hemorragia maciça, com risco de hipovolemia ou choque hipovolêmico.
- Nascimento prematuro, incluindo todas as possíveis complicações da imaturidade fetal.
- Infertilidade secundária à histerectomia.
- Coagulação intravascular disseminada.
- Tromboembolismo venoso.
- Lesões urológicas, tanto no ureter quanto na bexiga.
- Formação de fístula entre a vagina e a bexiga urinária.
- A ruptura uterina - devido à placenta acreta - é muito rara, mas foi descrita.
- Morte materna.
Referências
- Irving, F; Hertig, A (1939). Um estudo da placenta acreta. Recuperado de ajog.org
- (s.f.). Desenvolvimento da placenta. Recuperado de teachmephisiology.com
- Wikipedia (última rev. 2018). Decídua. Recuperado de en.wikipedia .org
- Moldenhauer, JS (s.f.). Placentária acreta (placenta acreta). Recuperado de msdmanuals.com
- Silver, RM; Branch, W (2018). Espectro de placenta acreta. Revista de medicina da nova inglaterra. Recuperado de intramed.net
- Bartels, HC; Postle, JD; Downey, P; Brennan, DJ (2018). Espectro da placenta acreta: uma revisão da patologia, biologia molecular e biomarcadores. Marcadores de doenças. Recuperado de hindawi.com
- Kilcoyne, A; Shenoy-Bhangle, AS; Roberts, DJ; Clark S, R; Gervais, DA Lee, SI (2017). Ressonância magnética da placenta acreta, placenta increta e placenta percreta: pérolas e armadilhas. Recuperado de ajronline.org
- Equipe americana da gravidez (última rev. 2017). Placenta acreta. Recuperado de americanpregnancy.org
- (s.f.). Síndrome de Asherman. Recuperado de my.clevelandclinic.org
- Resnik, R; Prata, RM (última rev 2018). Características clínicas e diagnóstico do espectro da placenta acreta (placenta acreta, increta e percreta). Recuperado de uptodate.com
- Resnik, R; Prata, RM (última rev 2018). Gestão do espectro da placenta acreta (placenta acreta, increta e percreta). Recuperado de uptodate.com
- Resnik, R (2011). Placenta acreta - uma complicação temida e crescente. Recuperado de medscape.com
- Moriya, M; Kusaka, H; Shimizu, K; Toyoda, N (1998). Ruptura espontânea do útero por placenta percreta com 28 semanas de gestação: relato de caso. No jornal de pesquisa em obstetrícia e ginecologia. Recuperado de ncbi.nlm.nih.gov
- Broyd, N (2018). Orientação mais recente rcog sobre placenta prévia e acreta. Recuperado de medscape.com
- Jauniaux, ERM; Alfirevic, Z; Bhide, AG; Belfort, MA; Burton, GJ; Collins, SL; Dornan, S; Jurkovic, D; Kayem, G; Kingdom, J; Silver, R; Sentilhes, L (2018). Placenta prévia e placenta acreta: diagnóstico e tratamento. Diretriz Green-top No. 27ª. Recuperado de obgyn.onlinelibrary.wiley.com.



Ainda sem comentários