
Principais características da fisiopatologia da depressão

O fisiopatologia da depressão é baseado em diferenças nas estruturas cerebrais, como o tamanho da amígdala, hipocampo ou córtex pré-frontal. Da mesma forma, foram encontradas mudanças no tamanho dos neurônios, na densidade da glia e no metabolismo. O papel das monoaminas ou outros neurotransmissores também foi documentado e várias teorias também foram apresentadas sobre sua gênese ou explicação..
A depressão não se deve exclusivamente a fatores biológicos ou psicológicos, mas sim à complexa interação de numerosos fatores sociais, psicológicos ou biológicos.

Ao buscar o melhor tratamento para lidar com a depressão, e levando em consideração que a farmacoterapia (e os diversos antidepressivos) também reagiram desfavoravelmente em muitos aspectos, buscamos quais são os processos que estão envolvidos nesta doença.
Índice do artigo
- 1 Hereditariedade e depressão
- 2 Alterações estruturais e funcionais implicadas na depressão
- 2.1 Hipocampo
- 2.2 Amígdala
- 2.3 córtex pré-frontal
- 2.4 Outras regiões
- 3 circuitos relacionados à depressão
- 4 teorias da depressão
- 4.1 Hipótese monoaminérgica
- 4.2 Receptores
- 4.3 Anormalidades genéticas
- 4.4 Outros
- 5 referências
Hereditariedade e depressão
A tendência de desenvolver um transtorno depressivo parece ser devido, de alguma forma, à hereditariedade. Essa informação chega até nós por meio de estudos familiares, de modo que uma pessoa com um parente próximo com um transtorno afetivo tem 10 mais chances de sofrer do que outra pessoa que não tem um parente afetado.
Esses dados indicam que os transtornos depressivos têm tendência hereditária. Além disso, isso também pode ser observado por meio de estudos de gêmeos monozigóticos, que mostram que há uma maior concordância entre eles na depressão do que em gêmeos dizigóticos..
Na mesma linha, estudos de adoção e depressão indicam que há uma maior incidência de depressão em pais biológicos do que em pais adotivos..
Em relação aos genes envolvidos na depressão, pesquisas indicam que existem múltiplos genes envolvidos, observando ligação entre genes que estão localizados nos cromossomos 2, 10, 11, 17, 18, entre outros, bem como polimorfismos de genes como o de o transportador de serotonina em termos da origem da depressão.
Obviamente, se estamos nos referindo a uma doença com múltiplos sintomas e onde a variabilidade é grande, é lógico pensar que os genes envolvidos também são múltiplos..
Alterações estruturais e funcionais implicadas na depressão
Diversos estudos de neuroimagem têm sido realizados com pacientes depressivos, demonstrando que eles apresentam alterações em diferentes estruturas cerebrais. Dentre elas, destacamos as alterações na amígdala, no hipocampo e no córtex pré-frontal, tanto dorso-lateral quanto ventral..
Hipocampo
Em relação ao hipocampo, alguns estudos encontraram diminuição da substância branca e mostraram que existe uma assimetria entre os hemisférios, bem como menor volume em ambos os hipocampos em pacientes com depressão.
No nível anatômico, em geral, constatou-se que a massa cinzenta está reduzida nas áreas do córtex pré-frontal orbital e médio, no estriado ventral, no hipocampo e um alongamento dos ventrículos lateral e terceiro, o que implica uma perda neuronal.
Em outros estudos, uma vez que os pacientes estavam mortos, uma diminuição do volume do córtex e das células gliais foi encontrada.
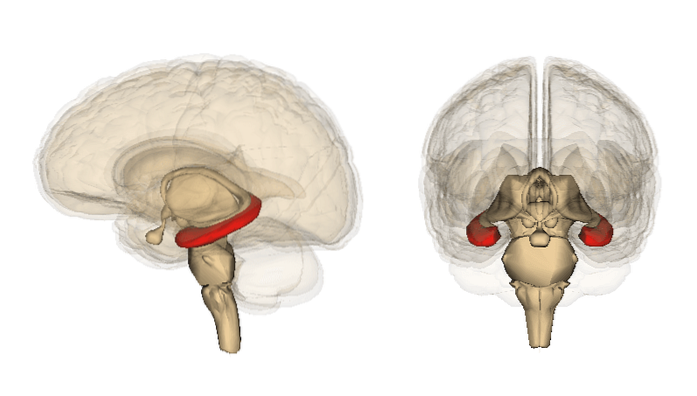
Amígdala
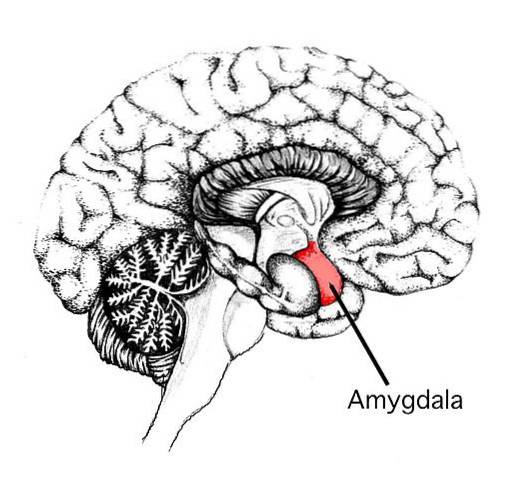
Em relação à amígdala, os estudos mostram resultados variáveis. Embora não tenha havido diferenças em termos de volume da amígdala, algumas de suas características sim..
Por exemplo, a medicação explicava diferenças no volume da amígdala, de forma que, quanto mais pessoas com medicação havia no estudo, maior o volume da amígdala dos pacientes com depressão em relação ao controle.
Esses tipos de resultados podem contribuir e reforçar a ideia de que a depressão está associada à diminuição do volume da amígdala..
Córtex pré-frontal
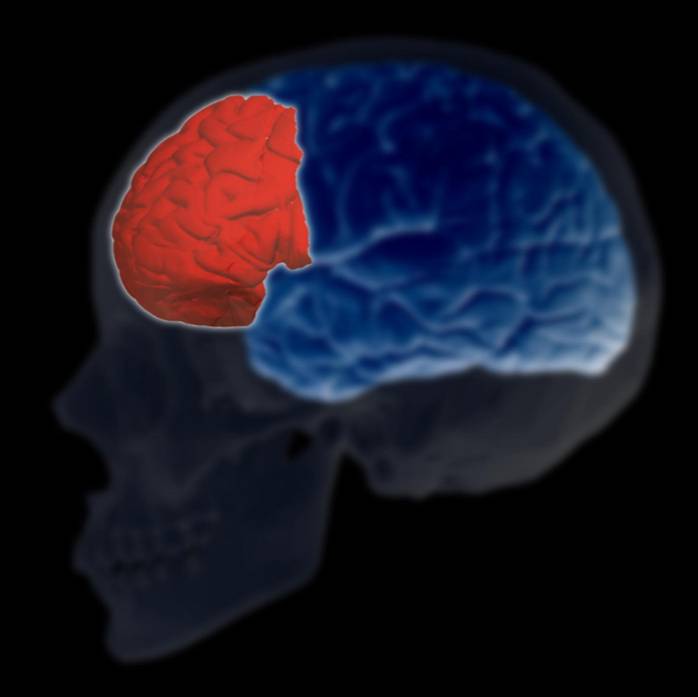
Em relação ao córtex pré-frontal, vários estudos também descobriram que os pacientes com depressão tinham menos volume em comparação com o controle no giro reto e não em outras regiões diferentes..
Com relação à atividade cerebral, estudos de neuroimagem também mostraram anormalidades encontradas no fluxo sanguíneo e no metabolismo da glicose em indivíduos deprimidos..
Assim, foi sugerido que o metabolismo aumentado na amígdala estava relacionado a uma maior gravidade da depressão, enquanto quando a atividade metabólica no córtex pré-frontal ventromedial foi reduzida, eles são muito reativos à tristeza induzida, mas hiporreativos à depressão. Felicidade induzida.
Outras regiões
Em outros estudos, foi demonstrado que havia uma correlação entre a gravidade da depressão e o aumento do metabolismo da glicose também em outras regiões, como sistema límbico, córtex pré-frontal ventromedial, temporal, tálamo, áreas ventrais dos gânglios basais ou córtex parietal inferior.
A perda de motivação na depressão também foi negativamente relacionada a certas áreas, com o córtex pré-frontal dorsolateral, o córtex parietal dorsal ou o córtex de associação dorsotemporal..
Houve também uma relação no sono, de modo que suas alterações foram correlacionadas com maior atividade em algumas áreas corticais e subcorticais..
Circuitos relacionados à depressão
Existem alguns circuitos que se relacionam com a depressão, entre os quais podemos destacar, por exemplo, o apetite e o ganho de peso que ocorre em alguns pacientes com depressão..
O humor depressivo, principal sintoma da depressão, está relacionado a alterações que ocorrem na amígdala, no córtex pré-frontal ventromedial e no giro cingulado anterior, envolvendo tanto serotonina, dopamina e norepinefrina.
Por sua vez, a falta de energia que também caracteriza os pacientes com depressão está relacionada à dopamina e à norepinefrina e atende aos problemas encontrados no córtex pré-frontal difuso..
Existem também distúrbios do sono relacionados a disfunções do hipotálamo, tálamo, prosencéfalo basal e onde norepinefrina, serotonina e dopamina estão envolvidas..
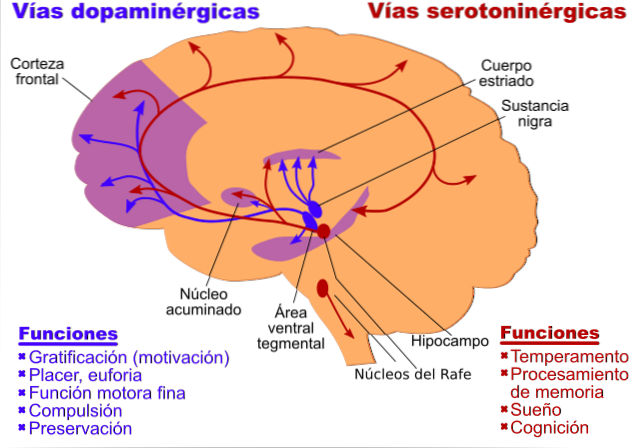
Por sua vez, descobrimos que a apatia está relacionada a uma disfunção do córtex pré-frontal dorsolateral, o nucleus accumbens e a norepinefrina e a dopamina são neurotransmissores importantes..
Os sintomas psicomotores que encontramos na depressão estão associados a alterações do estriado, cerebelo e córtex pré-frontal, estando associados às três monoaminas..
Por sua vez, os problemas do tipo executivo estão relacionados à dopamina e norepinefrina e estão associados ao córtex pré-frontal dorsolateral.
Teorias da Depressão
Existem várias teorias ou hipóteses que foram reunidas em torno da origem da depressão.
Hipótese monoaminérgica
Um deles, o primeiro, surge em torno da ideia ou hipótese de que um déficit de neurotransmissores monoaminérgicos, como norepinefrina, dopamina ou serotonina, seria a causa da depressão. Esta é a hipótese monoaminérgica de depressão.
Esta hipótese é baseada em diferentes evidências. Um deles, por exemplo, é o fato de a reserpina (medicamento para hipertensão) causar depressão; atua inibindo o armazenamento de monoaminas e agindo de forma antagônica aos monomínicos. Assim, sugere-se que pode levar à depressão.
No caso oposto, encontramos as drogas que potencializam esses neurotransmissores e que melhoram os sintomas da depressão, atuando como agonistas..
Ressalta-se, ainda, que há dados que não sustentam essa hipótese, sendo a prova definitiva contra essa hipótese o fato do que se denomina latência terapêutica, que explica a melhora tardia que ocorre nos sintomas de depressão após a administração do medicamento . que indica que deve haver algum processo intermediário que cuida dessa melhoria.
Receptores
É proposto que pode haver algum outro mecanismo no cérebro que não corresponda apenas às monoaminas e que sejam responsáveis pela depressão.
Um possível mecanismo explicativo são os receptores, de modo que na depressão poderia haver uma alteração deles, uma sobrerregulação que se deve ao fato de haver um déficit do neurotransmissor. Não sendo produzido o suficiente, com o tempo há um aumento no número e na sensibilidade dos receptores.
Evidências dessa hipótese também são encontradas, como estudos de suicidas que postmortem permitem encontrar esse aumento de receptores no córtex frontal..
Outra evidência seria o mesmo fato de que os antidepressivos que são tomados produzem dessensibilização nos receptores..
Anomalias genéticas
Pesquisas mais recentes sugerem que pode ser devido a uma anormalidade na expressão gênica dos receptores (devido a déficit ou mau funcionamento).
Outro
Outras linhas sugerem, ao contrário, que poderia ser devido a uma disfunção emocional de mecanismos como alterações no gene para o fator neurotrófico derivado do cérebro que suporta a viabilidade dos neurônios..
Referências
- Aguilar, A., Manzanedo, C., Miñarro, J. e Rodríguez-Arias, M. (2010). Psicofarmacologia para estudantes de psicologia. Faculdade de Psicologia de Reprografia, Universidade de valencia.
- Campbell S, Marriott M, Nahmias C, McQueen GM. Volume hipocampal mais baixo em pacientes que sofrem de depressão: uma meta-análise. Am J Psychiatry 2004; 161: 598-607.
- Díaz Villa, B., González, C. (2012). Notícias em neurobiologia da depressão. Jornal Latino-Americano de Psiquiatria, 11 (3), 106-115.
- Hall Ramírez, V. (2003). Depressão: fisiopatologia e tratamento. Centro Nacional de Informações sobre Medicamentos. Faculdade de Farmácia da Universidade da Costa Rica.
- Organização Mundial da Saúde (2016). Centro de imprensa, nota descritiva nº 360: Depressão.


Ainda sem comentários