
Inervação da organização do coração e atividade tônica

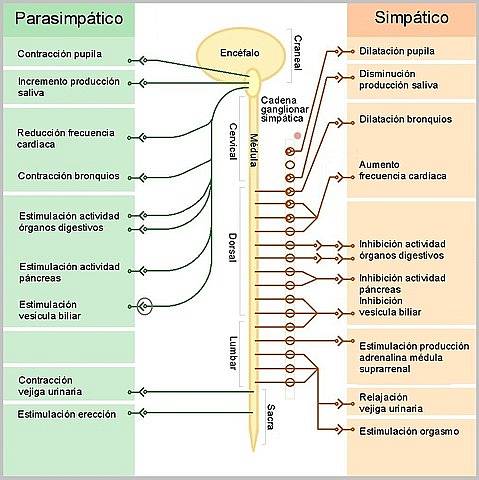
O inervação do coração é organizado em inervação simpática e parassimpática. Como qualquer outro órgão, o coração recebe uma inervação cujas fibras são classificadas como pertencentes ao sistema nervoso autônomo (SNA), uma das duas divisões do sistema nervoso periférico e responsável por mediar a sensibilidade e controlar a atividade visceral do organismo..
Apesar de ser um órgão muscular estriado, muito semelhante ao músculo esquelético, o coração não recebe inervação da outra divisão do sistema periférico que medeia a sensibilidade somática e a atividade dos músculos que causa os deslocamentos articulares..
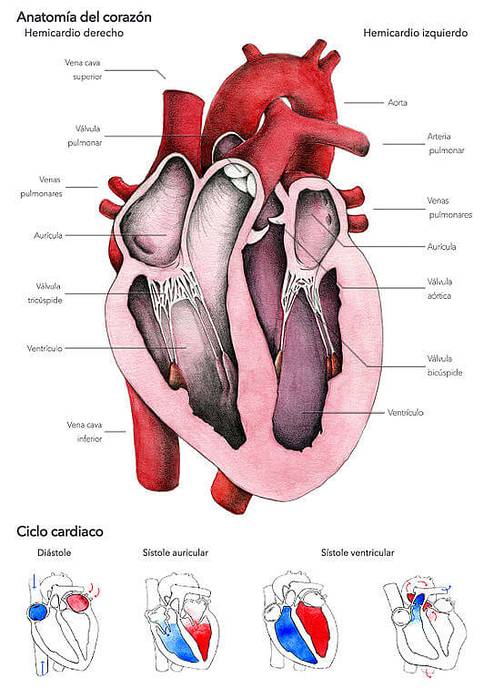
Qualquer processo contrátil no músculo esquelético requer excitação induzida por uma fibra nervosa motora somática. O coração, por sua vez, não precisa ser excitado por nada externo a si mesmo, pois tem a capacidade de gerar espontaneamente suas próprias excitações..
Assim, uma das características marcantes da inervação autonômica cardíaca é representada pelo fato de ela não ser um determinante da atividade contrátil do coração, que pode continuar após a desnervação, mas sim exercer uma função moduladora do mesmo..
Índice do artigo
- 1 organização
- 1.1 - Inervação simpática
- 1.2 - Inervação parassimpática
- 2 Atividade tônica da inervação autonômica cardíaca
- 3 referências
Organização
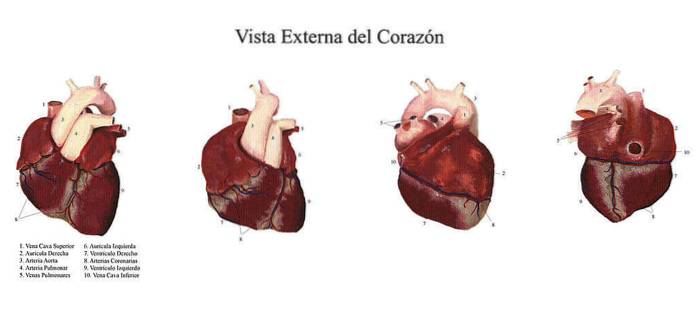
A porção eferente ou motora do sistema nervoso autônomo é organizada em dois componentes: o simpático e o parassimpático, sistemas formados por vias que conectam neurônios do sistema nervoso central com células efetoras viscerais do corpo sobre as quais exercem efeitos antagônicos..
Cada uma dessas vias é uma cadeia de dois neurônios:
- Um pré-ganglionar, cujo corpo está no sistema nervoso central e cujo axônio termina em um gânglio autônomo periférico, no qual faz sinapses com o corpo neuronal de um segundo neurônio.
- O pós-ganglionar, cujo axônio termina no efetor visceral.
- Inervação simpática
As células pré-ganglionares simpáticas destinadas ao coração originam-se em conglomerados celulares localizados nos cornos laterais da medula espinhal, nos segmentos torácicos T1-T5. Conglomerados celulares que, juntos, constituem um "centro simpático cardioacelerador espinhal".
Seus axônios representam fibras pré-ganglionares que são direcionadas à cadeia ganglionar simpática; especialmente para os gânglios cervicais superiores, médios e inferiores, onde se conectam com os neurônios pós-ganglionares, cujos axônios estão distribuídos com os nervos cardíacos superior, médio e inferior.
Destes três nervos, o médio parece ser o que exerce maior influência nas funções cardíacas, pois o superior se destina às grandes artérias da base do coração e o inferior parece conduzir informações sensoriais ou aferentes..
Mais um detalhe da organização da inervação simpática cardíaca é que as fibras simpáticas direitas parecem terminar principalmente no nó sinoatrial, enquanto as esquerdas influenciam o nó atrioventricular, o sistema de condução e o miocárdio contrátil..
Ações do simpático no coração
O sistema nervoso simpático exerce uma ação positiva em todas as funções cardíacas, aumentando a frequência cardíaca (cronotropismo +), a força de contração (inotropismo +), a condução da excitação (dromotropismo +) e a velocidade de relaxamento (lusotropismo +).
Todas essas ações são exercidas por meio da liberação de norepinefrina (AN) ao nível das terminações pós-ganglionares simpáticas nas células dos nódulos cardíacos, no sistema de condução ou nos miócitos contráteis atrial e ventricular..
As ações da norepinefrina são desencadeadas quando esse neurotransmissor se liga aos receptores adrenérgicos do tipo β1 localizados nas membranas das células cardíacas e acoplados a uma proteína Gs. Esta é uma proteína com três subunidades (αsβγ) que, quando inativa, tem o GDP ligado à sua subunidade αs.
A interação do receptor norepinefrina-β1 faz com que a subunidade αs libere seu GDP e o troque por GTP; Ao fazer isso, ele se separa do componente βγ e ativa a enzima de membrana adenil ciclase, que produz adenosina monofosfato cíclico (cAMP) como um segundo mensageiro que ativa a proteína quinase A (PKA).
A atividade fosforiladora da PKA é, em última análise, responsável por todas as ações estimulatórias que as fibras simpáticas exercem no coração e inclui a fosforilação dos canais de Ca ++, troponina I e fosfolambam.
A ação nos canais de Ca ++ favorece aumentos na freqüência cardíaca, força contrátil e velocidade de condução. Os efeitos na troponina I e no fosfolambam aceleram o processo de relaxamento do músculo cardíaco.
A fosforilação da troponina I faz com que essa proteína acelere o processo de liberação de Ca ++ da troponina C para que o relaxamento ocorra mais rápido. O fosfolambam inibe naturalmente a bomba que reintroduz Ca ++ no retículo sarcoplasmático para interromper a contração, uma inibição que é reduzida quando é fosforilada.
- Inervação Parassimpática
A inervação parassimpática do coração percorre o nervo vago e seus componentes possuem uma organização de cadeias bineuronais semelhantes às do simpático, com neurônios pré-ganglionares cujos corpos estão localizados no núcleo motor dorsal do vago no bulbo, no assoalho de o quarto ventrículo..
Devido aos efeitos redutores da atividade cardíaca que esses neurônios exercem no coração, eles foram chamados coletivamente de "centro cardioinibitório bulbar". Suas fibras separam-se do tronco vagal no pescoço e então se misturam às fibras simpáticas cardíacas para formar um plexo..
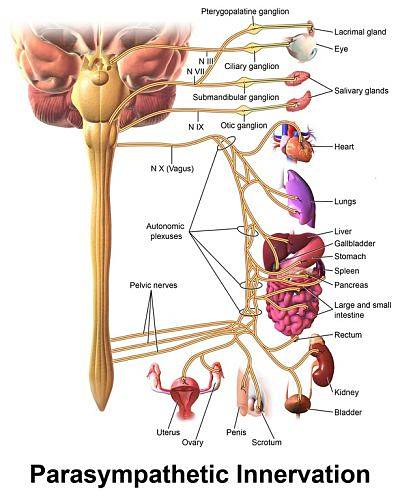
Os gânglios parassimpáticos são encontrados nas proximidades do coração e as fibras pós-ganglionares no lado direito, principalmente no nó sinoatrial, o marca-passo natural do coração, e o esquerdo no nó atrioventricular e nos miócitos atriais contráteis.
Ações do parassimpático no coração
A atividade parassimpática dirigida ao coração tem um efeito negativo em algumas funções cardíacas, como diminuição da frequência (inotropismo -), da velocidade de condução no nodo AV (dromotropismo -) e redução da força contrátil dos átrios (fone de ouvido inotropismo - ).
A escassa ou mesmo inexistente inervação do parassimpático no miocárdio ventricular exclui um efeito inotrópico negativo dessa divisão autonômica sobre a força contrátil desse músculo.
As ações vagais acima mencionadas no coração são exercidas pela liberação de acetilcolina (ACh) no nível das terminações pós-ganglionares parassimpáticas nas células dos nódulos cardíacos e nos miócitos atriais contráteis..
As ações da acetilcolina são desencadeadas quando ela se liga a receptores colinérgicos muscarínicos do tipo M2 localizados nas membranas das células citadas e acoplados a uma proteína Gi. Ele tem três subunidades (αiβγ) e quando está inativo tem o GDP anexado à sua subunidade αi..
A interação do receptor acetilcolina-M2 libera a subunidade αi. Isso inibe a adenil ciclase, menos cAMP é produzido e a atividade de PKA e fosforilação dos canais de Ca ++ são reduzidas, efeitos contrários aos do NA liberado pelo simpático. O componente βγ ativa uma corrente K + (IKACh).
A redução da fosforilação dos canais de Ca ++ reduz a corrente despolarizante desse íon, enquanto o surgimento da corrente IKACh introduz uma corrente hiperpolarizante que se opõe à despolarização espontânea que produz os potenciais de ação (AP) nas células nodulares..
A redução da corrente despolarizante de Ca ++ combinada com o aumento da corrente hiperpolarizante de K + retarda o processo de despolarização espontânea que traz automaticamente o potencial de membrana para o nível limite em que o potencial de ação é disparado..
Este efeito pode ser de tal magnitude que uma estimulação intensa do nervo vago pode parar o coração, devido ao desaparecimento dos potenciais de ação das células marcapasso ou devido a um bloqueio total do nó atrioventricular que impede a passagem dos potenciais. ação do átrio direito para os ventrículos.
Atividade tônica da inervação autonômica cardíaca
Tanto o simpático quanto o parassimpático estão sempre ativos, exercendo uma ação tônica permanente sobre o coração, de modo que as funções cardíacas em repouso são o resultado da atividade cardíaca espontânea tonicamente modulada por essas duas influências antagônicas..
O tônus parassimpático é maior do que o tônus simpático, o que se deduz do fato de que quando o coração está cirúrgica ou farmacologicamente “desnervado” ele acelera, aumentando a frequência cardíaca.
As demandas metabólicas aumentadas do corpo requerem um aumento na atividade cardíaca que é alcançado automaticamente aumentando a ação que o simpático exerce sobre o coração e reduzindo a ação parassimpática. O grau de descanso máximo é alcançado com as ações opostas.
A modulação dos centros cardioaceleradores e cardioinibitórios, citadas origens da inervação autonômica cardíaca, depende da atividade dos centros nervosos superiores localizados no tronco encefálico, hipotálamo e córtex cerebral..
Referências
- Detweiler DK: Heart's Regulation, In: Best & Taylor's Physiological Basis of Medical Practice, 10th ed; JR Brobeck (ed). Baltimore, Williams & Wilkins, 1981.
- Ganong WF: Cardiovascular Regulatory Mechanisms, 25th ed. Nova York, McGraw-Hill Education, 2016.
- Guyton AC, Hall JE: Músculo Cardíaco; o Coração como Bomba e Função das Válvulas Cardíacas, em Livro de fisiologia médica, 13a ed, AC Guyton, JE Hall (eds). Filadélfia, Elsevier Inc., 2016.
- Schrader J, Kelm M: Das herz, In: Physiologie, 6ª ed; R Klinke et al (eds). Stuttgart, Georg Thieme Verlag, 2010.
- Widmaier EP, Raph H e Strang KT: The Heart, em Vander Human Physiology: The Mechanisms of Body Function, 13th ed; EP Windmaier et al (eds). Nova York, McGraw-Hill, 2014.
- Zimmer HG: Herzmechanik, em Physiologie des Menschen mit Pathophysiologie, 31ª ed, RF Schmidt et al (eds). Heidelberg, Springer Medizin Verlag, 2010.



Ainda sem comentários