
Características, morfologia, patogênese de Mycoplasma pneumoniae
Mycoplasma pneumoniae é a principal bactéria do gênero Mycoplasma. Esta espécie é responsável pela produção de mais de 2 milhões de infecções por ano nos Estados Unidos.
Enquanto a infecção por Mycoplasma pneumoniae é altamente contagiosa, apenas 3 a 10% dos indivíduos infectados desenvolvem sintomas consistentes com broncopneumonia.
No entanto, na maioria dos casos, apresenta manifestações clínicas leves, como faringite, traqueobronquite, bronquiolite e crupe, enquanto outras são assintomáticas.
As infecções por esta bactéria podem ocorrer durante todo o ano, mas a maior incidência é observada no final do outono e inverno. A infecção pode surgir em qualquer idade, porém as faixas etárias mais suscetíveis são crianças maiores de 5 anos, adolescentes e adultos jovens.
Por razões ainda desconhecidas, crianças com menos de 3 anos de idade tendem a desenvolver infecções respiratórias superiores, enquanto crianças mais velhas e adultos têm maior probabilidade de desenvolver pneumonia.
Índice do artigo
- 1 recursos
- 1.1 Características nutricionais e bioquímicas
- 2 Taxonomia
- 3 Morfologia
- 4 Fator de virulência
- 5 Patogênese e manifestações clínicas da pneumonia
- 5.1 Patogênese
- 5.2 Manifestações clínicas
- 5.3 Raio-X de tórax
- 5.4 Complicações pulmonares
- 5.5 Complicações extrapulmonares
- 5.6 Infecção por Mycoplasma pneumoniae em pacientes imunossuprimidos
- 6 Diagnóstico
- 7 Tratamento
- 8 Prevenção e controle
- 9 referências
Caracteristicas
Cepas de Mycoplasma pneumoniae eles são antigenicamente homogêneos, o que significa que apenas um sorotipo é conhecido que se reproduz por fissão binária.
Nesta espécie, o único reservatório conhecido é o homem. Geralmente é isolado do trato respiratório e sua presença é considerada patológica.
Características nutricionais e bioquímicas
É um microorganismo aeróbio obrigatório. Ela cresce em meios de cultura contendo esterol, purinas e pirimidinas. Nas colheitas em vitro eles tendem a crescer muito lentamente com um tempo de recuperação entre 4 a 21 dias.
Do ponto de vista bioquímico Mycoplasma pneumoniae a glicose fermenta com a formação de produtos finais ácidos. Não usa arginina e não separa a uréia. Seu pH ideal varia de 6,5 a 7,5.
Taxonomia
Domínio: Bactérias.
Filo: Firmicutes.
Classe: Mollicutes.
Pedido: Mycoplasmatales.
Família: Mycoplasmataceae.
Gênero: Mycoplasma.
Espécie: pneumoniae.
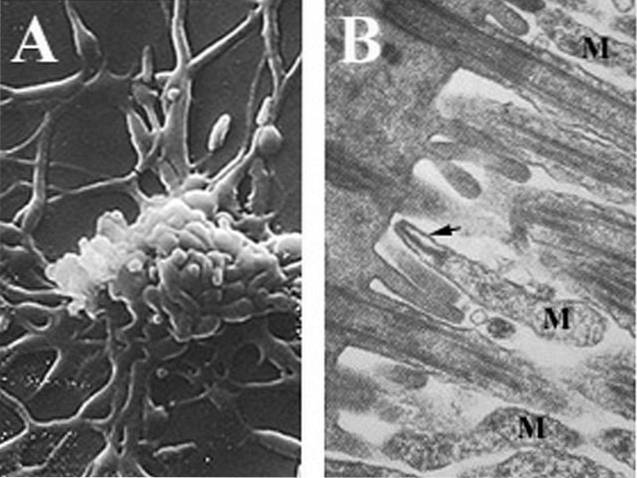
Morfologia
Mycoplasma pneumoniae está entre os menores microrganismos capazes de viver e se reproduzir extracelularmente. Seu tamanho varia de (150 a 200 nm.
Esta bactéria se caracteriza por não possuir parede celular, sendo limitada por uma membrana trilaminar que proporciona flexibilidade e capacidade polimórfica, ou seja, pode adotar diversas formas..
A ausência de uma parede significa que esses microrganismos não podem ser corados com a coloração de Gram.
Eles têm um genoma de DNA muito pequeno (0,58 a 2,20 Mb) em comparação com outras bactérias que têm genomas de 4,64 Mb.
As colônias de Mycoplasma pneumoniae têm uma superfície granulada com um centro denso, normalmente enterrado em ágar (aparência de ovo frito invertido).
Fator de virulência
Mycoplasma pneumoniae ele tem uma proteína de 169 kDa associada à membrana chamada P1, que tem uma função adesina. Essas adesinas se ligam a oligossacarídeos complexos que contêm ácido siálico e são encontradas na parte apical das células do epitélio brônquico..
A adesão afeta a ação ciliar e inicia um processo que leva à descamação da mucosa e posteriormente à reação inflamatória e secreção de exsudatos.
A inflamação é caracterizada pela presença de linfócitos, células plasmáticas e macrófagos que podem se infiltrar e causar espessamento das paredes dos bronquíolos e alvéolos..
Por outro lado, M. pneumoniae produz peróxido de hidrogênio localmente, causando efeito citopático no epitélio das vias aéreas e cílios, sendo responsável pela tosse persistente.
Nenhuma endotoxina ou exotoxina foi encontrada neste gênero.
Patogênese e manifestações clínicas da pneumonia
Mycoplasma pneumoniae é transmitido de uma pessoa para outra por meio de aerossóis de secreções respiratórias infectadas. Como a transmissão está associada à eliminação de células, as gotículas de saliva expelidas devem ser grandes para que a disseminação ocorra..
O período de incubação é longo; varia entre duas a três semanas.
Patogenia
A infecção começa pela aderência do microrganismo a um receptor na superfície das células epiteliais ou aos cílios e microvilosidades das células do epitélio brônquico e aí permanecem na superfície, estimulando a descamação celular e a inflamação.
Como a doença é mais severa em adultos, acredita-se que as manifestações clínicas e complicações se devam a uma resposta imune exagerada ao microrganismo..
A produção modulada de citocinas e a ativação de linfócitos podem minimizar a doença, mas se for exagerada, a doença é exacerbada pelo desenvolvimento de lesões imunológicas..
Ou seja, quanto mais vigorosa a resposta imune mediada por células e a estimulação por citocinas, mais graves são as doenças clínicas e as lesões pulmonares..
Por outro lado, fatores imunopatogênicos estão provavelmente envolvidos em muitas das complicações pulmonares adicionais, devido à reatividade cruzada entre antígenos humanos e antígenos de microrganismos..
Manifestações clínicas
A pneumonia pode afetar o trato respiratório superior ou inferior, ou ambos. Os sintomas geralmente aparecem gradualmente, ao longo de alguns dias, e podem persistir por semanas ou meses.
A infecção é caracterizada por um início insidioso, febre, dor de cabeça, inflamação da faringe, rouquidão e tosse persistente (traqueobronquite) durante o dia e à noite, podendo até apresentar dor de ouvido.
A tosse é seca no início e intermitente, com produção mínima de expectoração, que mais tarde pode ser mucopurulenta e muito raramente pode conter sangue..
A infecção afeta a traqueia, brônquios, bronquíolos e tecido peribrônquico e pode se espalhar para os alvéolos e paredes alveolares.
Em casos não complicados, o período febril agudo dura cerca de uma semana, enquanto a tosse e a preguiça podem durar duas semanas ou até mais..
Crianças com menos de cinco anos de idade têm maior probabilidade de desenvolver coriza e chiado no peito.
Raio-x do tórax
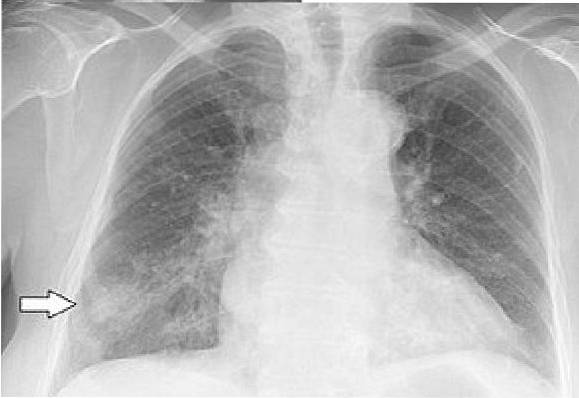
A radiografia de tórax mostra um infiltrado de células mononucleares ao redor dos brônquios e bronquíolos. No entanto, os padrões radiográficos podem variar amplamente. Pode mostrar pneumonia peribrônquica, ateletacsia, infiltrados nodulares e linfadenopatia hilar.
Em 25% dos casos, pode haver pequenos derrames pleurais.
Geralmente, a infecção é geralmente grave em pacientes imunossuprimidos, com células falciformes ou com síndrome de Down, cuja causa é desconhecida neste último caso..
Complicações pulmonares
As complicações são raras, entre elas:
- Pleurite,
- Pneumotórax,
- Síndrome de dificuldade respiratória,
- Abscesso pulmonar.
Por outro lado, Mycoplasma pneumoniae pode exacerbar outras doenças pulmonares, como asma e doenças pulmonares crônicas.
Complicações extrapulmonares
Como complicações extrapulmonares, as seguintes foram descritas:
- Condição da pele: eritema multiforme grave, eritema nodoso, erupções maculopapulares ou urticariformes, síndrome de Stevens-Johnson, necrólise epidérmica tóxica e pitiríase rósea.
- Vasospasmo periférico: fenômeno de Raynaud.
- Anemia hemolítica e icterícia: devido a anticorpos hemolíticos, hemoglobinúria paroxística pelo frio.
- Doenças cardiovasculares: pericardite, miocardite.
- Envolvimento do sistema nervoso central: encefalite, mielite, meningoencefalite, neuropatias, déficits motores, síndrome de Guillain-Barré.
- Envolvimento articular: mialgia, artralgia, artrite.
- Afecções oculares: inchaço da papila, atrofia do nervo óptico, exsudação retinal e hemorragia.
- Doenças renais (são raras): glomerulonefrite membranoproliferativa, síndrome nefrótica, proteinúria maciça transitória, nefrite intersticial aguda, insuficiência renal aguda, síndrome hemolítica urêmica, hematúria isolada, cistite ou uretrite.
Infecção por Mycoplasma pneumoniae em pacientes imunossuprimidos
No caso de indivíduos com imunodeficiência humoral e / ou celular, eles estão mais predispostos a sofrer uma doença mais grave devido a esse microrganismo..
Pacientes com hipogamaglobulinemia geralmente apresentam sintomas graves nas vias aéreas superiores e inferiores, com pouco ou nenhum infiltrado nas radiografias de tórax que levam a complicações como erupções cutâneas, dor nas articulações e artrite..
Mycoplasma pneumoniae pode causar doença grave em pacientes HIV positivos, que têm imunidade celular deprimida.
Deve-se notar que a infecção por M. pneumoniae fulminante disseminado é raro, mas pode ocorrer nesses pacientes.
Diagnóstico
Os microrganismos são capazes de se recuperar em culturas na fase de incubação, durante a doença e após ela, mesmo na presença de anticorpos específicos.
Mycoplasma pneumoniae crescer em meios especiais como PPLO (Pleuropneumonia Like Organism) a 37 ° C por 48 a 96 horas ou mais.
Porém, como a cultura é muito lenta e a coloração de Gram no escarro também não ajuda, o diagnóstico é feito principalmente por métodos sorológicos ou por testes convencionais ou de biologia molecular em tempo real (PCR)..
No nível sorológico, a determinação de anticorpos IgG e IgM específicos está disponível.
O que mais M. penumoniae induz a formação de aglutininas frias, anticorpos inespecíficos que aglutinam eritrócitos humanos quando resfriados. Esses anticorpos ajudam no diagnóstico à medida que aumentam na convalescença.
Tratamento
Os sintomas iniciais geralmente remitem dentro de 3 a 10 dias sem tratamento antimicrobiano, enquanto a recuperação das anormalidades radiológicas é geralmente lenta (3 a 4 semanas ou mais).
No entanto, os casos fatais são raros, ou seja, sua evolução é geralmente benigna e autolimitada. Porém, sua melhora pode ser acelerada com o tratamento adequado..
Porém, embora o tratamento melhore os sinais e sintomas de infecção, o microrganismo não é erradicado do trato respiratório, pois foi possível isolar Mycoplasma pneumoniae após 4 meses de recuperação da infecção. Isso pode explicar as recorrências e recidivas, apesar do tratamento adequado..
Todos os Mycoplasmas são naturalmente resistentes a beta-lactâmicos e glicopeptídeos, porque não possuem parede celular; local-alvo desses antibióticos.
Sulfonamidas, trimetoprima, polimixinas, ácido nalidíxico e rifampicina também são inativos..
Mycoplasma pneumoniae é suscetível a antibióticos que interferem na síntese de proteínas ou DNA, como tetraciclinas, macrolídeos e algumas quinolonas.
Entre os macrolídeos, a azitromicina é o mais útil porque tem menos efeitos colaterais.
Prevenção e controle
A imunidade ao Mycoplasma é transitória, por isso não foi possível desenvolver uma vacina e consequentemente as recidivas são frequentes..
Como medida preventiva, o paciente é isolado e são tomadas medidas de biossegurança no manuseio de objetos e ceras do paciente enfermo..
Referências
- Koneman E, Allen S, Janda W., Schreckenberger P, Winn W. (2004). Diagnóstico microbiológico. (5ª ed.). Argentina, Editorial Panamericana S.A.
- Ryan KJ, Ray C. (2010). Sherris. Microbiologia Médico (6ª edição) Nova York, EUA. Editora McGraw-Hill.
- Gómez G, Durán J, Chávez D, Roldán M. Pneumonia devido a Mycoplasma pneumoniae: apresentação de um caso e breve revisão bibliográfica. Med Int Mex 2012; 28 (1): 81-88
- Kashyap S, Sarkar M. Pneumonia por Mycoplasma: Recursos clínicos e gestão. Lung India: órgão oficial da Sociedade Indiana de Peito. 2010; 27 (2): 75-85. Disponível em: ncbi.nlm.nih.gov
- Chaudhry R, Ghosh A, Chandolia A. Pathogenesis of Mycoplasma pneumoniae: Uma atualização. Indian J Med Microbiol. 2016 Jan-Mar; 34 (1): 7-16.



Ainda sem comentários