
Características da papila renal, histologia, funções

As papilas renais são as estruturas anatômicas do parênquima renal onde a filtragem do líquido tubular nos glomérulos é concluída. O líquido que sai das papilas e entra nos cálices menores é a urina final, que será conduzida sem modificações para a bexiga urinária..
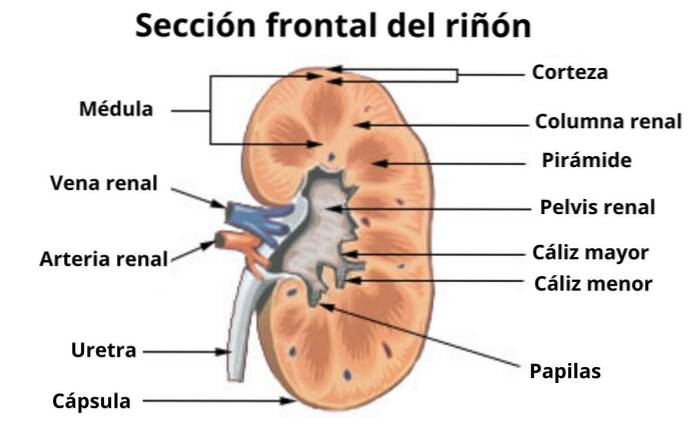
Como as papilas fazem parte do parênquima renal, é necessário saber como este se organiza. Uma seção do rim ao longo de seu longo eixo nos permite reconhecer duas bandas: uma superficial - chamada de córtex e outra mais profunda conhecida como medula, da qual as papilas fazem parte.
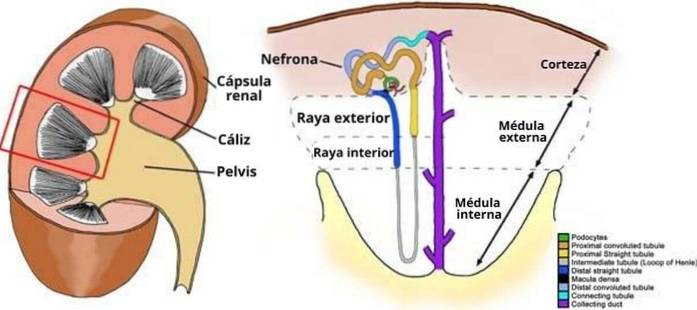
Dentro do próprio córtex, alguns milhares desses dutos de conexão (néfrons) levam a um ducto mais espesso chamado coletor cortical, que corre radialmente em profundidade e entra na medula renal. Este ducto com os néfrons que recebe é um lóbulo renal.
A medula renal não é uma camada contínua, mas está organizada como em massas de tecido na forma de pirâmides ou cones cujas bases largas estão orientadas para fora, em direção ao córtex, com o qual se limitam, enquanto seus vértices apontam radialmente para dentro se introduzindo na menor. cálices.
Cada uma dessas pirâmides medulares representa um lobo renal e recebe os dutos coletores de centenas de lóbulos. A porção mais superficial ou externa de cada pirâmide (1/3) é chamada de medula externa; o mais profundo (2/3) é a medula interna e inclui a região papilar.
Índice do artigo
- 1 Características e histologia
- 1.1 Gradiente hiperosmolar na medula renal
- 2 funções
- 3 referências
Características e histologia
Os componentes mais importantes das papilas são os ductos papilares de Bellini, que dão o toque final ao fluido tubular que recebem. Ao final de sua jornada pelos ductos papilares, esse líquido, já convertido em urina, é despejado em um cálice menor e não sofre mais modificações..
Os ductos papilares, relativamente espessos, são as porções terminais do sistema tubular renal e são formados pela união sucessiva de cerca de sete ductos coletores, dos quais, saindo do córtex e entrando nas pirâmides, passaram da cortical para a medular.
Os orifícios da boca dos vários ductos Bellini de uma papila dão ao seu revestimento mucoso uma aparência de lâmina perfurada, razão pela qual é conhecida como lâmina cribrosa. Através desta placa cribriforme, a urina é vertida para o cálice.
Além dos ductos de Bellini, as extremidades das alças longas de Henle também são encontradas nas papilas, membros daqueles néfrons cujos glomérulos estão localizados no córtex que limita imediatamente a medula. Nephrons, portanto, chamado justamedular.
Outro componente adicional das papilas são os chamados vasos retos, que se originam nas arteríolas eferentes dos néfrons justamedulares e descem diretamente em direção ao final das papilas e sobem direto de volta ao córtex..
Tanto as alças longas de Henle quanto os vasos retos são ductos cujos segmentos iniciais descem até as papilas e ali se curvam para retornar ao córtex, seguindo um caminho ascendente paralelo ao descendente. O fluxo através de ambos os segmentos é considerado contracorrente.
Além dos elementos acima mencionados, é descrita também a presença nas papilas de um conjunto de células sem organização histológica precisa e que recebe o nome de células intersticiais, de função desconhecida, mas que podem ser precursoras em processos de regeneração de tecidos..
Gradiente hiperosmolar na medula renal
Uma das características mais marcantes da medula renal, que atinge sua expressão máxima nas papilas, é a existência de um gradiente hiperosmolar no líquido intersticial que banha os elementos estruturais descritos..
Deve-se notar que os fluidos corporais estão geralmente em equilíbrio osmolar, e é esse equilíbrio que determina a distribuição da água nos diferentes compartimentos. A osmolaridade intersticial, por exemplo, é a mesma em todo o córtex renal e igual à do plasma..
No interstício da medula renal, curiosamente, no caso do mesmo compartimento, a osmolaridade não é homogênea, mas aumenta progressivamente de cerca de 300 mosmol / l próximo ao córtex, para um valor, na papila humana, de cerca de 1200 mosmol / l.
A produção e preservação desse gradiente hiperosmolar é, em grande parte, resultado da organização em contracorrente já descrita para alças e vasos retos. As alças contribuem para um mecanismo multiplicador de contracorrente que cria o gradiente.
Se a organização vascular fosse como a de qualquer outro tecido, esse gradiente se dissiparia porque a corrente sanguínea carregaria os solutos para longe. Os vidros retos fornecem um mecanismo de troca de contracorrente que evita a retrolavagem e ajuda a preservar o gradiente..
A existência do gradiente hiperosmolar é uma característica fundamental que, como se verá a seguir, se soma a outros aspectos que permitem a produção de urina com osmolaridades e volumes variáveis ajustados às necessidades fisiológicas impostas pelas circunstâncias..
Características
Uma das funções das papilas é contribuir para a formação do gradiente hiperosmolar e determinar a osmolaridade máxima que pode ser alcançada em seu interstício. Intimamente ligada a esta função está também a de ajudar a determinar o volume urinário e sua osmolaridade..
Ambas as funções estão associadas ao grau de permeabilidade que os ductos papilares oferecem à uréia e à água; permeabilidade que está associada à presença e aos níveis plasmáticos de hormônio antidiurético (ADH) ou vasopressina.
Ao nível do interstício papilar, metade da concentração osmolar é NaCl (600 mosmol / l) e a outra metade corresponde à uréia (600 mosmol / l). A concentração de uréia neste local depende da quantidade dessa substância que consegue atravessar a parede do ducto papilar para o interstício..
Isso ocorre porque a concentração de uréia aumenta nos dutos coletores à medida que a água é reabsorvida, de modo que, quando o líquido atinge os dutos papilares, sua concentração é tão alta que, se a parede permitir, se difunde através de um gradiente químico para o interstício..
Se não houver ADH, a parede é impermeável à uréia. Nesse caso, sua concentração intersticial é baixa e a hiperosmolaridade também é baixa. O ADH promove a inserção de transportadores de ureia que facilitam sua saída e seu aumento no interstício. A hiperosmolaridade é então maior.
A hiperosmolaridade intersticial é muito importante, pois representa a força osmótica que permitirá a reabsorção da água que circula pelos ductos coletor e papilar. A água que não é reabsorvida nesses segmentos finais acabará sendo excretada na forma de urina..
Mas para que a água passe pela parede dos dutos e seja reabsorvida no interstício, é necessária a presença das aquaporinas, que são produzidas nas células do epitélio tubular e são inseridas em sua membrana pela ação do hormônio antidiurético..
Os ductos papilares, então, trabalhando em conjunto com o ADH, contribuem para a hiperosmolaridade da medula e a produção de urina de volumes e osmolaridades variáveis. Com o ADH máximo, o volume da urina é baixo e sua osmolaridade é alta. Sem ADH, o volume é alto e a osmolaridade é baixa.
Referências
- Ganong WF: Função Renal e Micção, em Revisão de Fisiologia Médica, 25ª ed. Nova York, McGraw-Hill Education, 2016.
- Guyton AC, Hall JE: The Urinary System, em Livro de fisiologia médica, 13a ed, AC Guyton, JE Hall (eds). Filadélfia, Elsevier Inc., 2016.
- Koeppen BM e Stanton BA: Mecanismos de transporte renal: reabsorção de NaCl e água ao longo do néfron, In: Renal Physiology 5th ed. Filadélfia, Elsevier Mosby, 2013.
- Lang F, Kurtz A: Niere, em Physiologie des Menschen mit Pathophysiologie, 31ª ed, RF Schmidt et al (eds). Heidelberg, Springer Medizin Verlag, 2010.
- Silbernagl S: Die function der nieren, em Fisiologia, 6ª ed; R Klinke et al (eds). Stuttgart, Georg Thieme Verlag, 2010.



Ainda sem comentários